W ramach podcastu N69 prowadzonego przez Kamilę Hrecką, edukatorkę seksualną, mieliśmy przyjemność rozmawiać z dr n. med. Wojciechem Homolą, specjalistą ginekologii i położnictwa. Jednym z najważniejszych tematów tej rozmowy był wirus HPV, jego wpływ na zdrowie kobiet i mężczyzn oraz to, jak dziś wygląda skuteczna profilaktyka raka szyjki macicy i innych nowotworów zależnych od tego wirusa.
HPV, czyli wirus brodawczaka ludzkiego, to jedna z najczęstszych infekcji przenoszonych drogą płciową. Choć wiele osób zetknie się z nim w ciągu życia, świadomość dotycząca tego, czym właściwie jest HPV, jak dochodzi do zakażenia i jak można się przed nim chronić, nadal pozostaje niewystarczająca. Dla wielu kobiet temat wirusa pojawia się dopiero wtedy, gdy pojawiają się niepokojące wyniki badań, choć w rzeczywistości jest to obszar, w którym profilaktyka ma wyjątkowo duże znaczenie i może realnie zapobiegać rozwojowi choroby nowotworowej.
Najczęściej HPV kojarzony jest z rakiem szyjki macicy, jednak jego znaczenie dla zdrowia jest znacznie szersze. To nie jest wyłącznie temat ginekologiczny, ale ważny element rozmowy o zdrowiu seksualnym, profilaktyce i odpowiedzialności za własne ciało. Jak podkreśla dr n. med. Wojciech Homola: „To jest jeden z nielicznych nowotworów, którym można zapobiegać.” Właśnie dlatego edukacja dotycząca HPV jest tak istotna, bo w tym przypadku naprawdę wiadomo, co wywołuje problem i jak można działać, zanim rozwinie się choroba.
Czym jest HPV i jak dochodzi do zakażenia?
HPV to grupa wirusów, z których część ma zdolność wywoływania zmian przedrakowych i nowotworowych. Do zakażenia dochodzi najczęściej drogą kontaktów seksualnych, dlatego wirus jest tak powszechny w populacji. Zakażenie może nastąpić nie tylko podczas klasycznego stosunku, ale także w wyniku innych kontaktów intymnych związanych z kontaktem skóry i błon śluzowych.
To, co sprawia, że HPV jest szczególnie podstępny, to fakt, że bardzo często nie daje wyraźnych objawów. Osoba zakażona może nie mieć żadnych dolegliwości i przez długi czas nie wiedzieć o obecności wirusa. U części osób organizm sam eliminuje infekcję, jednak nie zawsze tak się dzieje. Jeśli wirus utrzymuje się dłużej w organizmie, może prowadzić do zmian, które z czasem mogą przekształcić się w nowotwór.
Brak objawów nie oznacza więc braku zagrożenia. To jedna z najważniejszych rzeczy, które warto zrozumieć, bo właśnie bezobjawowy przebieg sprawia, że HPV bywa wykrywany zbyt późno albo traktowany jako temat, który „mnie nie dotyczy”.
HPV a rak szyjki macicy - dlaczego ten związek jest tak ważny?
Jednym z najważniejszych powodów, dla których temat HPV powinien być obecny w edukacji zdrowotnej, jest jego bezpośredni związek z rakiem szyjki macicy. To właśnie zakażenie wirusem HPV odpowiada za rozwój tego nowotworu. W przeciwieństwie do wielu innych chorób nowotworowych tutaj medycyna zna konkretną przyczynę i wie, jak działać profilaktycznie.
Jak podkreśla dr n. med. Wojciech Homola: „Wiemy, że raka szyjki macicy wywołuje wirus HPV. Znamy szkodnika, mamy sposoby na zapobieganie.” To bardzo ważne, bo oznacza, że w tym przypadku można zrobić coś więcej niż tylko wcześnie wykrywać chorobę. Można próbować jej zapobiec jeszcze zanim dojdzie do rozwoju zmian przedrakowych i nowotworowych.
Mimo tej wiedzy problem nadal pozostaje aktualny. Rak szyjki macicy wciąż jest diagnozowany u kobiet, choć jest jednym z tych nowotworów, którym naprawdę można przeciwdziałać. Jak mówi dr Homola: „Niestety na dzień dzisiejszy dalej 5 kobiet dziennie słyszy diagnozę rak szyjki macicy.” To pokazuje, jak duża jest jeszcze potrzeba edukacji i jak wiele można byłoby zmienić dzięki skutecznej profilaktyce.
Czy HPV dotyczy tylko kobiet?
Wokół wirusa HPV wciąż funkcjonuje wiele uproszczeń, a jednym z najczęstszych jest przekonanie, że to problem dotyczący wyłącznie kobiet. Takie myślenie jest nie tylko błędne, ale też szkodliwe, bo ogranicza profilaktykę i utrudnia budowanie świadomości zdrowotnej u chłopców i mężczyzn.
HPV ma znaczenie również dla zdrowia mężczyzn. Wirus może prowadzić do rozwoju nowotworów także u nich, dlatego szczepienia i edukacja nie powinny być kierowane wyłącznie do dziewczynek. Dr n. med. Wojciech Homola mówi o tym bardzo wyraźnie: „HPV to nie tylko problem kobiet. To 6 nowotworów, w tym 3 u mężczyzn.” To zdanie powinno wybrzmiewać mocno, bo przez lata temat HPV był komunikowany głównie jako zagrożenie dla szyjki macicy, a więc pośrednio tylko dla kobiet. Tymczasem wirus ten ma dużo szerszy wpływ.
U mężczyzn HPV może być związany między innymi z rakiem prącia, rakiem odbytu oraz częścią nowotworów gardła. W rozmowie padło też bardzo mocne przypomnienie, że nawet około 30% raków gardła jest HPV-zależnych. To ważne nie tylko medycznie, ale też społecznie, bo pokazuje, że odpowiedzialność za profilaktykę nie może być przerzucana wyłącznie na kobiety. Jeśli mówimy o wirusie przenoszonym drogą kontaktów seksualnych, mówimy o zdrowiu obu płci.
Właśnie dlatego tak ważne jest, by o HPV rozmawiać szerzej, nie tylko w kontekście kobiet i cytologii, ale również w kontekście zdrowia chłopców, mężczyzn i ich przyszłego bezpieczeństwa onkologicznego.

Dlaczego chłopców też trzeba szczepić przeciw HPV?
To pytanie pojawia się bardzo często i dobrze pokazuje, jak wiele osób nadal łączy HPV wyłącznie z rakiem szyjki macicy. Jeśli chłopcy nie mają szyjki macicy, część rodziców dochodzi do wniosku, że szczepienie ich nie dotyczy. Tymczasem to jeden z najbardziej rozpowszechnionych mitów wokół HPV.
Dr Homola mówi o tym wprost: „Czasem słyszę od szczepionki sceptyków, żeby użyć łagodnego słowa, od kiedy to chłopcy chorują na raka szyjki macicy, że trzeba ich szczepić? To jest jeden z fake newsów, z którym walczę.” To bardzo ważny fragment, bo pokazuje, z jakimi przekonaniami wciąż trzeba się mierzyć w edukacji zdrowotnej.
Szczepienie chłopców ma sens nie tylko dlatego, że zmniejsza ryzyko przenoszenia wirusa, ale przede wszystkim dlatego, że chroni ich własne zdrowie. HPV nie wybiera płci i nie ogranicza się do jednego typu nowotworu. Jeśli chłopiec zostanie zaszczepiony odpowiednio wcześnie, zyskuje ochronę przed infekcją, która w przyszłości mogłaby zwiększać ryzyko poważnych chorób. To oznacza, że szczepienie nie jest „dla dobra dziewczynek”, ale również dla bezpieczeństwa i zdrowia samych chłopców.
Taki sposób myślenia jest dziś podstawą nowoczesnej profilaktyki. Nie chodzi o to, by chronić jedną grupę, ale by budować ochronę populacyjną i zmniejszać liczbę nowotworów HPV-zależnych u wszystkich.
Kiedy szczepienie przeciw HPV jest najskuteczniejsze?
Jednym z najważniejszych narzędzi profilaktyki pierwotnej są szczepienia przeciw HPV. Ich skuteczność jest najwyższa wtedy, gdy zostaną podane przed kontaktem z wirusem, czyli zanim rozpocznie się życie seksualne. To właśnie dlatego szczepienia są rekomendowane przede wszystkim dzieciom i młodzieży.
Jak wyjaśnia dr n. med. Homola: „Szczepienia są najskuteczniejsze, jeśli są podawane przed inicjacją, czyli przed tym momentem, kiedy ludzie rozpoczynają swoje życie płciowe.” Szczepienia są przeznaczone zarówno dla dziewczynek, jak i chłopców, najczęściej między 9. a 14. rokiem życia. W tym okresie organizm bardzo dobrze odpowiada na szczepienie i wytwarza skuteczną ochronę.
W rozmowie dr Homola podkreśla też, jak wysoka jest skuteczność tej formy profilaktyki. „To jest redukcja ryzyka raka szyjki macicy i stanu przedrakowego na poziomie 90%.” To sprawia, że szczepienie przeciw HPV jest jednym z najmocniejszych narzędzi zapobiegania chorobie, jakie ma dziś medycyna.
Mity o szczepieniach przeciw HPV - czego wciąż boją się rodzice?
Pomimo dużej liczby badań i wieloletniego stosowania szczepionek, wokół HPV nadal krąży wiele nieprawdziwych informacji. To właśnie one sprawiają, że część rodziców podchodzi do tematu z nieufnością i lękiem. Jednym z najbardziej rozpowszechnionych mitów jest przekonanie, że szczepienie może wpływać na płodność albo prowadzić do bezpłodności.
Dr n. med. Wojciech Homola odnosi się do tego bardzo konkretnie: „Jest całe mnóstwo mitów i fake newsów na ten temat, które krążą w internecie, jak na przykład, że to szczepienie powoduje bezpłodność.” Tego typu treści nie mają oparcia w badaniach naukowych, ale mimo to wpływają na decyzje zdrowotne rodziców i opiekunów.
To pokazuje, jak dużą rolę odgrywa rzetelna edukacja i spokojna rozmowa z lekarzem. W wielu przypadkach to właśnie jasne wyjaśnienie, czym jest HPV, jak działa szczepionka i dlaczego warto zaszczepić dziecko, pomaga rozwiać obawy. Profilaktyka działa najlepiej wtedy, gdy jest oparta nie na strachu, ale na wiedzy.
Test HPV i cytologia - jakie badania mają dziś największe znaczenie?
Profilaktyka HPV nie kończy się na szczepieniach. Bardzo ważnym elementem są również badania, które pozwalają wykrywać obecność wirusa lub zmiany na bardzo wczesnym etapie. W ostatnich latach zmieniło się podejście do badań przesiewowych i coraz większe znaczenie mają testy HPV.
Jak podkreśla dr n. med. Homola: „Już od ubiegłego roku są bezpłatne testy na HPV, które zastępują cytologię.” To istotna zmiana, bo test HPV jest badaniem czulszym niż tradycyjna cytologia. Oznacza to, że pozwala lepiej wykrywać zagrożenie i szybciej identyfikować pacjentki wymagające dalszej diagnostyki albo obserwacji.
Dzięki temu możliwe staje się reagowanie wcześniej, zanim rozwiną się poważniejsze zmiany. To szczególnie ważne w kontekście nowotworu, któremu można zapobiegać, jeśli odpowiednio wcześnie uchwyci się zagrożenie.
Dlaczego profilaktyka HPV w Polsce nadal jest niewystarczająca?
Choć wiedza medyczna i dostępne narzędzia dają dziś realną szansę na skuteczniejszą profilaktykę, poziom wyszczepialności i świadomości w Polsce nadal pozostaje zbyt niski. To oznacza, że potencjał ochrony przed nowotworami HPV-zależnymi nie jest wykorzystywany tak, jak mógłby być.
W rozmowie dr Homola zwraca uwagę, że skala szczepień w Polsce nadal wyraźnie odstaje od najlepszych europejskich wyników. Wynika to między innymi z niewystarczającej edukacji, działania mitów oraz zbyt małej liczby spokojnych, rzeczowych rozmów o profilaktyce. Jak zaznacza lekarz: „Rekomendacja lekarza, rozwianie wątpliwości przez lekarza dużo znaczy dla rodziców.” To zdanie dobrze pokazuje, że sama dostępność szczepionki czy badania nie wystarcza. Potrzebne jest jeszcze zaufanie, świadomość i edukacja, która pomoże zrozumieć, dlaczego warto działać wcześniej, a nie dopiero wtedy, gdy pojawi się problem.
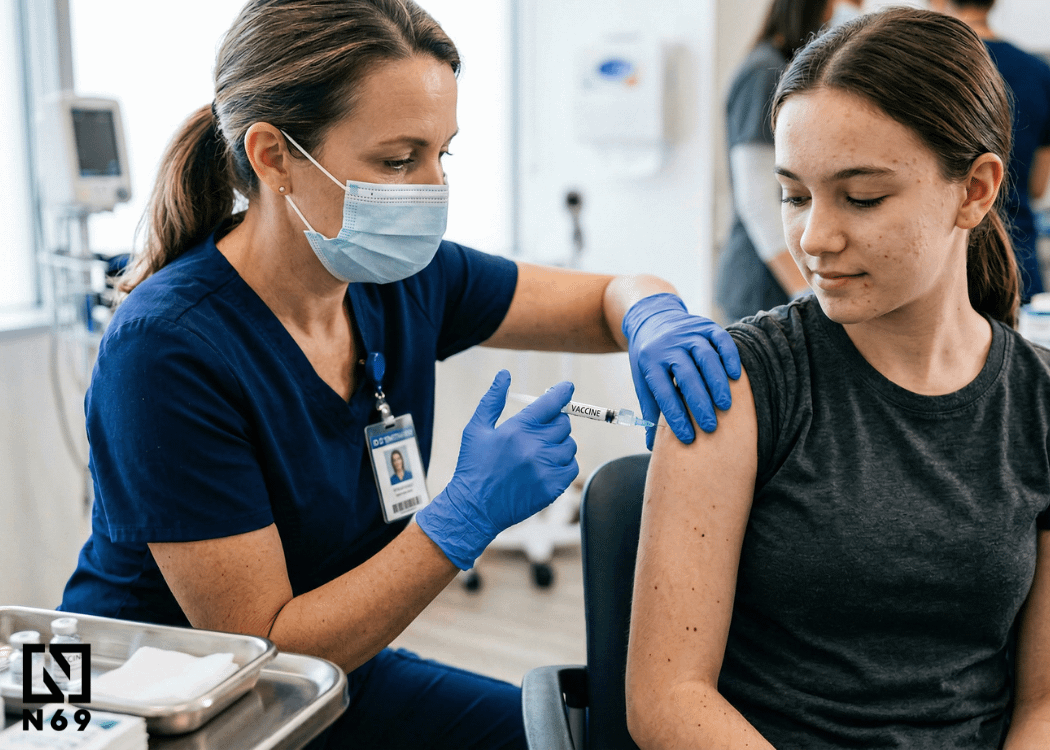
Jak chronić się przed HPV i zmniejszać ryzyko nowotworów?
W przypadku HPV najskuteczniejsze jest połączenie kilku elementów profilaktyki. Z jednej strony ogromne znaczenie mają szczepienia wykonywane odpowiednio wcześnie, z drugiej regularne badania i świadome podejście do zdrowia seksualnego. To właśnie takie połączenie daje największą szansę na zmniejszenie ryzyka zachorowania.
W praktyce oznacza to, że warto traktować profilaktykę HPV jako coś więcej niż pojedynczą decyzję. To proces obejmujący edukację, szczepienie, regularne kontrole i reagowanie na zalecenia lekarza. Im większa wiedza na temat wirusa, tym mniejsza szansa, że temat zostanie zignorowany albo odłożony na później.
HPV to temat, który warto oswoić, a nie pomijać
Dla wielu osób temat HPV nadal budzi wstyd, napięcie albo niechęć, bo dotyczy zdrowia seksualnego i nowotworów jednocześnie. Tymczasem właśnie takie tematy najbardziej potrzebują spokojnej, konkretnej i rzetelnej rozmowy. HPV nie jest czymś rzadkim ani czymś, co dotyczy wyłącznie kobiet. To powszechny wirus, z którym może zetknąć się bardzo wiele osób, niezależnie od płci.
Najważniejsze jest jednak to, że w tym przypadku medycyna daje konkretne możliwości działania. Można się szczepić, można się badać, można wcześniej wykrywać zagrożenie i realnie zmniejszać ryzyko rozwoju raka szyjki macicy oraz innych nowotworów zależnych od HPV, także u mężczyzn.
I właśnie dlatego jedno z najważniejszych zdań, jakie padło w tej rozmowie, brzmi tak mocno: „To jest nowotwór, w którym naprawdę można odnieść sukces.”






